Malattie del fegato e microbioma: l’importanza di un intestino sano
Se sei spesso affaticato, stanco, se ti senti privo di energie e dormiresti per giorni, se digerisci male, hai la pancia gonfia e l’intestino irregolare, forse dovresti leggere questo articolo.

Spesso mi succede di seguire persone con steatosi epatica che, apparentemente, mangiano bene e non bevono alcolici. Tutti presentano infiammazioni gastriche e intestinali, è raro il contrario.
Strano ma vero, se hai l’intestino infiammato sei a maggior rischio di patologie epatiche, anche se non bevi alcolici e non sei obeso.
Oggi cercherò di spiegarti come comunicano il fegato e l’intestino, il delicato equilibrio che si crea tra essi e come l’alterazione di tale equilibrio generi infiammazione fino al tumore.
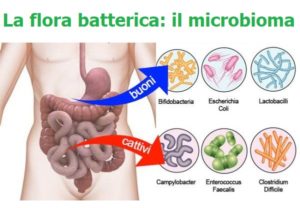
Gli studi sul microbioma sono sempre più numerosi e, nell’ultimo decennio, è stato trovato un filo conduttore tra diverse malattie del fegato e l’intestino, che vanno dalla steatoepatite non alcolica, alla steatoepatite alcolica e alla cirrosi, al carcinoma epatocellulare.
Esaminando la comunicazione intestino-fegato, gli scenziati sono riusciti a comprendere meglio la biologia di base della steatosi epatica sia alcolica che non alcolica.
Di immensa importanza è il massiccio progresso nella comprensione del ruolo del Microbioma nel determinare lo stadio della malattia del fegato e per prevedere gli effetti di farmaci, dietetici, e altri interventi, sia a livello di popolazione che individuale.
Il legame tra intestino e fegato è rafforzato dall’aumento parallelo di malattie del fegato e disturbi gastrointestinali (GI) ed immunitari.
Come comunicano?
Il fegato e l’intestino comunicano ampiamente attraverso le vie biliari, la vena porta e i mediatori sistemici:
- I prodotti del fegato influenzano principalmente la composizione del microbioma intestinale e l’integrità della barriera intestinale
- I fattori intestinali regolano la sintesi degli acidi biliari, il metabolismo del glucosio e dei lipidi nel fegato.
Le diverse malattie del fegato (ALD / ASH, NAFLD / NASH, PBC, PSC) non sono indipendenti, ma presentano un comune percorso di progressione della malattia. Gli eventi proinfiammatori nel fegato e nell’intestino mediano lo sviluppo di fibrosi, cirrosi e, infine, carcinoma epatocellulare (HCC).
Malattie del fegato e microbioma: l’importanza di un intestino sano
Le malattie epatiche alcoliche e non alcoliche condividono caratteristiche chiave come la disbiosi intestinale, la permeabilità intestinale e le variazioni dei livelli di acidi biliari, etanolo e metaboliti della colina.
L’origine delle malattie del fegato (Figura 1) è sostenuta da cambiamenti proinfiammatori nell’ospite. La disbiosi intestinale e l’aumento della permeabilità intestinale portano alla traslocazione di microbi e prodotti microbici, inclusi i componenti della parete cellulare (endotossine da batteri gram-negativi, β-glucano da funghi) e DNA, denominati Pattern Molecolari Associati a Microbi (o agenti patogeni) (MAMP / PAMP).
Questi Mamp sono riconosciuti dai recettori immunitari sulle cellule del fegato (come le cellule di Kupffer e le cellule stellate epatiche e la lamina propria (un tessuto ricco di cellule immunitarie sotto l’epitelio intestinale) che avviano cascate infiammatorie che alla fine portano a danni al fegato sotto forma di fibrosi.
Il danno, se prolungato, può progredire in cirrosi (fibrosi grave), in carcinoma epatocellulare (HCC), la forma più predominante (oltre l’80%) dei tumori primari del fegato.
Le numerose associazioni dimostrate tra salute intestinale e diversi tipi di neoplasia, suggeriscono un ruolo potenziale del microbioma nell’HCC. Inoltre, il fegato e il microbioma si impegnano nel co-metabolismo degli xenobiotici, inclusi gli agenti cancerogeni, che possono predisporre indipendentemente l’ospite all’HCC.
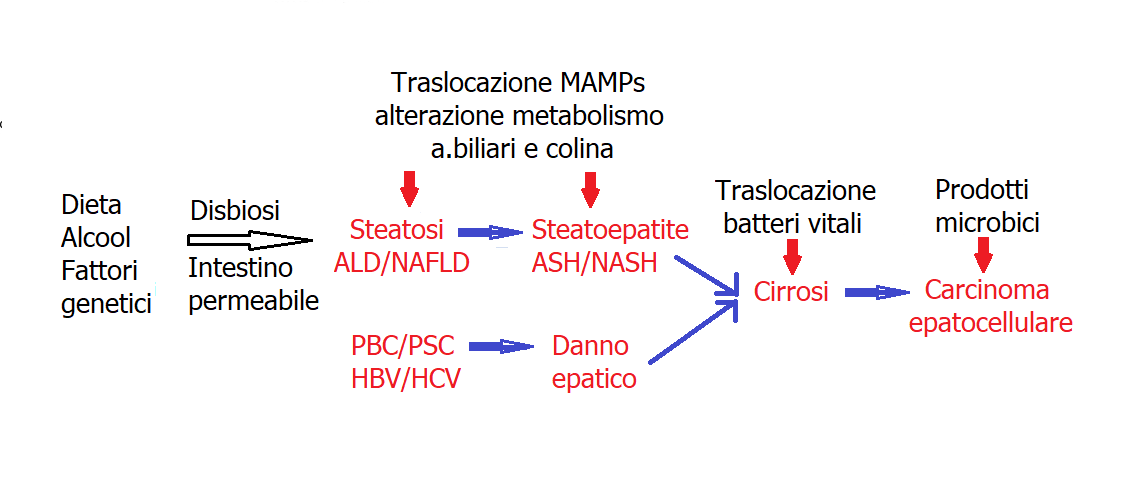
Figura 1 Manifestazioni fisiologiche di danno epatico lungo uno spettro di progressione.
(MAMP: pattern molecolari associati a microbi; ALD: epatopatia alcolica; NAFLD: steatosi epatica non alcolica; ASH: steatoepatite alcolica; NASH: steatoepatite non alcolica; HBV: virus dell’epatite B; HCV: virus dell’epatite C; PSC: colite sclerosante primaria PBC: colangite biliare primitiva)
I fattori di rischio
I Fattori di rischio che possono portare indipendentemente a danno epatico sono:
- l’abuso di alcol
- dieta squilibrata
- infezione (HBV / HCV)
- disfunzione immunitaria (PBC / PSC) .
I pazienti che abusano di alcol e le persone obese spesso sviluppano la steatosi (fegato grasso), che è caratterizzata da una maggiore permeabilità intestinale e disbiosi. Successivamente, l’omeostasi degli acidi biliari e della colina viene disturbata insieme all’aumentata traslocazione dei MAMP attraverso la barriera intestinale, portando alla steatoepatite, la forma progressiva di danno epatico.
Sia il danno epatico dipendente dalla steatosi che quello indipendente dalla steatosi possono progredire fino alla cirrosi (danno epatico allo stadio terminale), che è caratterizzata dalla traslocazione di batteri vitali al fegato e da una grave infiammazione. Man mano che la funzionalità epatica è progressivamente compromessa, si accumulano metaboliti che promuovono il tumore e xenobiotici. Questi potrebbero attivare percorsi oncogeni che causano carcinoma epatocellulare, la forma più predominante di tumori epatici primari.
Comunicazione fegato – intestino
L’intestino e il fegato comunicano tramite stretti collegamenti bidirezionali attraverso le vie biliari, la vena porta e la circolazione sistemica (Figura 2). Il fegato comunica con l’intestino rilasciando acidi biliari e molti mediatori bioattivi nelle vie biliari e nella circolazione sistemica.
Nell’intestino, l’ospite e i microbi metabolizzano substrati endogeni (acidi biliari, amminoacidi) ed esogeni (dalla dieta e dall’esposizione ambientale), i cui prodotti si trasferiscono nel fegato attraverso la vena porta e influenzano le funzioni epatiche. Alcuni collegamenti cruciali tra l’intestino e il fegato sono discussi di seguito.
 Figura 2
Figura 2
Comunicazione bidirezionale tra intestino e fegato
Il fegato trasporta i sali biliari e le molecole antimicrobiche (IgA, angiogenina 1) al lume intestinale attraverso le vie biliari. Questo mantiene l’eubiosi intestinale controllando la proliferazione batterica. I sali biliari agiscono anche come importanti molecole di segnalazione attraverso i recettori nucleari (come FXR, TGR5) per modulare la sintesi degli acidi biliari epatici, il metabolismo del glucosio, il metabolismo dei lipidi e l’utilizzo di energia dalla dieta.
D’altra parte, i prodotti intestinali come i metaboliti dell’ospite e/o microbico e i MAMP si trasferiscono nel fegato attraverso la vena porta e influenzano le funzioni epatiche. Inoltre, la circolazione sistemica estende l’asse intestino-fegato trasportando i metaboliti del fegato da sostanze dietetiche, endogene o xenobiotiche (ad es. FFA, metaboliti della colina, metaboliti dell’etanolo) nell’intestino attraverso il sistema capillare. A causa di questo mezzo di trasporto e della facilità di diffusione dei mediatori sistemici attraverso i capillari sanguigni, questi potrebbero influenzare la barriera intestinale sia positivamente (es. Butirrato) che negativamente (es. Acetaldeide)
(TMA: trimetilammina; TMAO: trimetilammina N-ossido; MAMP: pattern molecolari associati a patogeni; VLDL: lipoproteine a bassissima densità; FXR: recettore Farnesoid X; TGR5: recettore accoppiato alla proteina G Takeda 5; FFA: acido grasso libero).
Circolazione enteroepatica: cosa sono gli acidi biliari?
Gli acidi biliari (BAs) sono molecole anfipatiche sintetizzate dal colesterolo negli epatociti pericentrale. Questi sono coniugati con glicina o taurina e rilasciati nelle vie biliari. Quando raggiungono l’intestino tenue attraverso il duodeno, i BA, insieme ad altri componenti biliari, facilitano l’emulsificazione e l’assorbimento dei grassi alimentari, del colesterolo e delle vitamine liposolubili.
Circa il 95% delle BA viene attivamente riassorbito nell’ileo terminale e trasportato di nuovo al fegato. Il restante cinque percento viene deconiugato, deidrogenato e deidrossilato dal microbiota intestinale per formare acidi biliari secondari, che raggiungono il fegato tramite assorbimento passivo nella circolazione portale. Il fegato ricicla i BA e li secerne nelle vie biliari completando la “circolazione enteroepatica” cioè un sistema di scambio tra l’intestino e il fegato.
Gli acidi biliari arrivati nell’intestino legano le cellule intestinali modulando due azioni:
- Inducono la produzione di una enterocina che raggiunge blocca la produzione degli acidi biliari (down-regolation);
- Inducono la produzione di peptidi antimicrobici che sono direttamente coinvolti nell’inibizione della proliferazione microbica intestinale.
E’ chiaro come la disbiosi intestinale altera l’equilibrio nella produzione degli acidi biliari, aumentandone la sintesi e allo stress metabolico. Uno squilibrio di BA e batteri intestinali provoca una cascata di risposte immunitarie dell’ospite rilevante per la progressione delle malattie del fegato.
I batteri commensali
I batteri commensali sono strettamente associati alla mucosa intestinale e rafforzano l’integrità della barriera, stimolando l’immunità cellulo-mediata tramite la segnalazione mediata dal recettore toll-like o producendo metaboliti che rafforzano direttamente le giunzioni strette (acidi grassi a catena corta) e inibiscono la crescita di altri microbi.
La rottura di uno o più componenti della barriera intestinale, ne compromette l’integrità.
I principali fattori che provocano infiammazione intestinale e disbiosi con aumento della permeabilità sono:
- Dieta occidentale ad alto contenuto di grassi
- Consumo cronico di alcool
- Uso prolungato di antibiotici
- Malattie infiammatorie immuno-mediate come IBD.
Batteri e MAMP
La permeabilità intestinale è caratterizzata da giunzioni strette tra gli enterociti compromesse ed è costantemente presente in tutte le malattie del fegato.
Il danno epatico è associato alla proliferazione batterica intestinale piccola (SIBO) e alla disbiosi microbica del tratto gastrointestinale inferiore. Inoltre si assiste ad una maggiore traslocazione dei MAMP nella circolazione portale. Quando raggiungono il fegato, i MAMP inducono un’infiammazione localizzata. Questi portano all’espressione di citochine infiammatorie, stress ossidativo e del reticolo endoplasmatico (ER) e conseguente danno epatico.
Metaboliti della colina
La colina è un macronutriente importante per:
- la funzionalità epatica
- lo sviluppo del cervello
- per la funzione nervosa
- per il movimento muscolare
- mantenimento di un metabolismo sano.
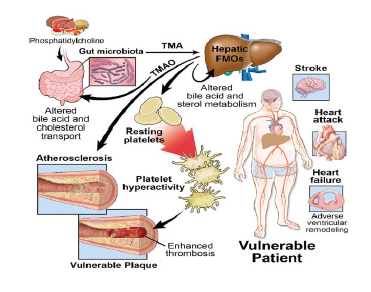
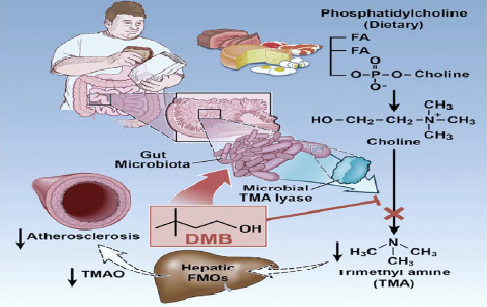
La colina è trasformata in fosfatidilcolina (lecitina) dall’ospite, che aiuta l’eliminazione di lipoproteine a densità molto bassa (VLDL) dal fegato. Ciò impedisce l’accumulo epatico di trigliceridi (steatosi epatica). Inoltre, i batteri intestinali convertono la colina in trimetilammina (TMA). La TMA, attraversola vena porta, arriva al fegato dove viene convertita in trimetilammina N-ossido (TMAO) .
Un basso livello di fosfatidilcolina prodotta dall’ospite e l’aumento della circolazione sistemica del TMAO, indica uno squilibrio caratteristico della disbiosi intestinale. Questa condizione favorisce l’accumulo di trigliceridi e il conseguente danno epatico (steatosi epatica non alcolica,tumorigenesi epatica).
Acidi grassi liberi
Gli acidi grassi liberi includono acidi grassi a catena corta (SCFA) e acidi grassi saturi a catena lunga (LCFA). Il butirrato e il propionato (prodotti della fermentazione batterica) sono gli acidi grassi a catena corta dominanti nell’intestino crasso.
Il butirrato è una fonte di energia per le cellule intestinali (enterociti) e facilita il mantenimento della barriera intestinale.
Il danno epatico indotto dall’alcool provoca una riduzione in butirrato e propionato e un aumento di acetato (prodotto dal metabolismo dell’etanolo nel lume, ma principalmente derivato da metabolismo dell’etanolo nel fegato). L’aumento dell’acetaldeide può indebolire la barriera intestinale e indurre stress epatico per traslocazione degli antigeni intestinali nel fegato. Studi hanno evidenziato come la supplementazione di butirrato sotto forma di estere di glicerolo, tributirina, diminuisce permeabilità intestinale e il conseguente danno epatico nei topi che seguono una dieta alcolica a breve termine.
Etanolo e acetaldeide
La mucosa del tratto gastrointestinale assorbe l’etanolo per semplice diffusione. All’interno del tratto gastrointestinale, la maggior parte dell’etanolo da cibo e bevande viene assorbita dallo stomaco (~ 20%) e dall’intestino tenue (~ 70%). Sebbene la fermentazione microbica contribuisca alla concentrazione di etanolo luminale, la quota maggiore di alcol nell’intestino crasso proviene dalla circolazione sistemica.
Il microbiota intestinale e gli enterociti trasformano l’etanolo in acetaldeide e, in misura minore, in acetato, aiutando il fegato nella metabolizzazione dell’etanolo. L’importanza dei microbi intestinali nel metabolismo degli xenobiotici è stata evidenziata da uno studio che ha dimostrato un maggiore danno epatico in topi privi di germi intestinali.
Le malattie epatiche non alcoliche e alcoliche (Figura 3) sono caratterizzate da un aumento dei livelli luminali e circolanti di etanolo e dei suoi metaboliti, acetaldeide e acetato.
Questi metaboliti sono stati associati indipendentemente al danno epatico. L’acetaldeide ha è stata implicata nell’indebolimento delle giunzioni intestinali strette, compromettendo la barriera intestinale e consentendo la traslocazione di prodotti microbici. È stata anche associata alla sottoregolazione dell’espressione dei peptidi antimicrobici (AMP) nell’intestino, provocando risposte immunitarie infiammatorie e adattive dell’ospite. Inoltre, l’ALD è caratterizzata da una riduzione del butirrato intestinale (una fonte di energia per gli enterociti) che è collegata all’indebolimento delle giunzioni intestinali strette e quindi alla permeabilità.

Figura 3.
Interazione tra il fegato e il microbioma intestinale in (A) Malattia epatica alcolica (ALD) e (B) Steatosi epatica non alcolica (NAFLD).
(AMP: peptidi antimicrobici; BA: acidi biliari; EtOH: etanolo; FXR: recettore Farnesoid X; HFD: dieta ricca di grassi; LCFA: acidi grassi a catena lunga; TMA: trimetilammina; TMAO: trimetilammina N-ossido).
In questo articolo è ben chiaro quanto le nostre abitudini alimentari, e non solo, siano determinanti per generare o alterare equilibri fondamentali per mantenersi in buona salute.
Adottare uno stile di vita sano, significa prendersi cura di se stessi. Bisognerebbe abituarsi all’idea che prendersi cura di se stessi non signica curarsi dalla malattia ma curarsi per evitare la malattia.
Foto Freepick






 Riduci l’uso del sale, formaggi, insaccati e cibi pronti (pizza e simili, primi o secondi piatti pronti, verdure precotte e condite, sughi pronti, vellutate, etc.): sono alimenti ricchissimi in sale che va ben oltre i nostri 3-5 gr al giorno!
Riduci l’uso del sale, formaggi, insaccati e cibi pronti (pizza e simili, primi o secondi piatti pronti, verdure precotte e condite, sughi pronti, vellutate, etc.): sono alimenti ricchissimi in sale che va ben oltre i nostri 3-5 gr al giorno! Siamo fatti per il 60-70% circa di acqua, quindi puoi immaginare l’importanza di idratarci costantemente. L’acqua è indispensabile per le reazioni biochimiche, per la digestione, l’assorbimento dei nutrienti, per regolare la temperatura corporea, per eliminare i prodotti di scarto del metabolismo (cataboliti).
Siamo fatti per il 60-70% circa di acqua, quindi puoi immaginare l’importanza di idratarci costantemente. L’acqua è indispensabile per le reazioni biochimiche, per la digestione, l’assorbimento dei nutrienti, per regolare la temperatura corporea, per eliminare i prodotti di scarto del metabolismo (cataboliti).
 Le verdure sono riempitive, se assunte prima di altro, ti aiutano a calmare la fame iniziale
Le verdure sono riempitive, se assunte prima di altro, ti aiutano a calmare la fame iniziale Trova un modo per rilassarti, evitando di farlo guardando la tv.
Trova un modo per rilassarti, evitando di farlo guardando la tv.
 Fig. 1B
Fig. 1B